Năm 1896 một giáo sư vật lý người Đức, Wilhelm Conrad Roentgen, đã giới thiệu một bản thuyết trình đáng chú ý có tên: “Sự liên quan đến một loại tia mới”. Roentgen đã gọi nó là “Tia X”, chữ “x” mang ý nghĩa một điều gì đó chưa được biết. Điều này đã tao nên một sự phấn khích ngay lập tức trên toàn thế giới. Trong vòng nhiều tháng, những hệ thống đã được nghĩ ra để sử dụng tia X trong chẩn đoán, và trong vòng 3 năm, tia xạ đã được sử dụng để điều trị ung thư.

Năm 1901 Roentgen đã nhận được giải giả Nobel đầu tiên trong lĩnh vực vật lý. Liệu pháp phóng xạ đã bắt đầu với Radium và với những máy móc chẩn đoán với điện thế tương đối thấp. Tại Pháp, một bước đột phá quan trọng đã diễn ra khi phát hiện ra với những liều phóng xạ nhất định hằng ngày trong vài tuần cải thiện đáng kể cơ hội điều trị của bệnh nhân. Kể từ đó, các phương pháp và máy móc dùng để đưa liều phóng xạ vào cơ thể vẫn liên tục được cải tiến.
Đầu thế kỷ 20, một thời gian ngắn sau khi tia xạ bắt đầu được sử dụng trong chẩn đoán và điều trị, người ta phát hiện ra rằng tia xạ cũng có thể gây ra ung thư. Nhiều bác sĩ điện quang đầu tiên đã sử dụng da vùng cánh tay của mình để kiểm tra cường độ của tia xạ từ những chiếc máy chiếu xạ, tìm kiếm một liều tối ưu có thể tạo ra phản ứng màu hồng (erythema) giống như làn da rám nắng. Họ gọi đó là “liều gây ban đỏ” (erythema dose), và việc này được xem như một cách ước lượng liều thích hợp hằng ngày cho xạ trị. Không có gì ngạc nhiên khi nhiều người trong số họ đã mắc bệnh bạch cầu cấp do việc tiếp xúc thường xuyên với phóng xạ.
Những tiến bộ trong ngành vật lý phóng xạ và công nghệ máy tính trong suốt ¼ cuối thế kỷ 20 đã làm cho việc điều chỉnh mục đích sử dụng tia xạ chính xác hơn là hoàn toàn có thể được. Xạ trị theo hình dạng khối u (conformal radiation therapy – CRT) sử dụng hình ảnh cắt lớp vi tính và những máy tính đặc biệt để định vị cực kỳ chính xác vị trí của khối u trong không gian 3 chiều. Bệnh nhân được đặt vừa khít trong một khuôn bằng nhựa để giữ cho phần cơ thể đứng yên và ở vị trí như nhau cho mỗi lần điều trị. Chùm tia xạ được chỉnh cho phù hợp với hình dạng của khối u và đưa vào khối u qua một vài hướng. Xạ trị điều biến liều (Intensity – modulated radiation therapy (IMRT) cũng giống như CRT, nhưng bên cạnh nhắm chùm tia photon từ một vài hướng, liều của chùm tia cũng có thể được điều chỉnh. Điều này thậm chi tạo khả năng kiểm soát việc giảm liều xạ tác động đến những mô bình thường trong khi đó đưa liều cao hơn tới khối u.
Một kỹ thuật có liên quan, xạ trị bằng tia proton thích hợp, sử dụng một phương pháp tương tự để tập trung tia xạ vào khối u. Nhưng thay vì dùng tia X, kỹ thuật này sử dụng chùm tia proton. Proton là những phần của nguyên tử gây ra một chút tổn thương cho mô mà chúng đi qua nhưng rất hiệu quả trong việc tiêu diệt các tế bào ở đoạn cuối đường đi của nó. Điều này có nghĩa rằng chùm tia proton có thể đưa nhiều hơn năng lượng phóng xạ tới khối u trong khi có thể làm giảm tổn thương tới những mô bình thường.
Xạ phẫu (stereotactic radiosurgery hay stereotactic radiation therapy) là những thuật ngữ mô tả một vài kỹ thuật sử dụng để đưa một liều phóng xạ lớn, phù hợp tới một khối u kích thước nhỏ. Thuật ngữ phẫu thuật (surgery) có thể gây hiểu nhầm vì thực sự không có một sự cắt bỏ nào được tiến hành. Khu vực thông thường nhất được điều trị với kỹ thuật này là não. Một máy gia tốc tuyến tính hay một thiết bị đặc biệt như là Gamma Knife hoặc CyberKnife, có thể được sử dụng để tiến hành kỹ thuật điều trị này.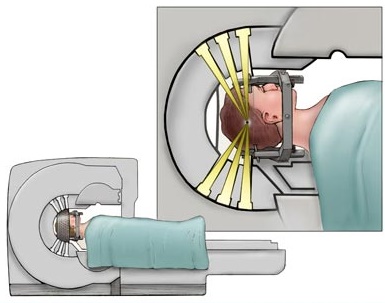
Xạ trị trong phẫu thuật (Intraoperative radiation therapy – IORT) là một hình thức điều trị mà xạ trị được tiến hành trong thời gian phẫu thuật. Tia xạ được đưa trực tiếp tới khối u hoặc các mô xung quanh sau khi khối u đã bị cắt bỏ. Người ta thường sử dụng kỹ thuật này nhiều trong các ung thư ở bụng hoặc khung chậu và các trường hợp ung thư có xu hướng tái phát. IORT tối thiểu hóa lượng mô bị tác động bởi tia xạ vì những mô bình thường có thể được di chuyển tránh trường chiếu trong lúc phẫu thuật hoặc được che chắn, cũng như cho phép liều xạ cao hơn tới khối u.
Hóa chất bổ trợ hay chất nhạy cảm phóng xạ là những chất làm khối u nhạy cảm hơn với tia xạ. Mục tiêu của những nghiên cứu trên những chất loại này là để phát triển những chất làm cho khối u nhạy cảm hơn mà không ảnh hưởng tới những mô bình thường. Các nhà khoa học cũng đang tìm những chất giúp bảo vệ những tế bào bình thường khỏi tác động của tia xạ.
Theo cancer.org
 UNG THƯ HỌC
UNG THƯ HỌC