Ngày công bố: 20/10/2019 Trên tạp chí Radiotherapy and Oncology (TheGreenJournal)
Trình tự tối ưu của hóa trị và xạ trị trong điều trị bổ trợ ung thư vú vẫn chưa được xác định. Năm 1996, Recht và cộng sự thực hiện nghiên cứu phân nhóm ngẫu nhiên 244 bệnh nhân ung thư vú được phẫu thuật bảo tồn, nhận điều trị bổ trợ với xạ trị thực hiện trước hoặc sau hóa trị. Kết quả tỷ lệ số ca tái phát bệnh tại thời điểm 5 năm cho thấy việc trì hoãn thời điểm bắt đầu hóa trị đến sau xạ trị có thể dẫn đến hậu quả tăng tỷ lệ tái phát di căn xa. Ngược lại, nghiên cứu cũng chỉ ra rằng nếu xạ trị được thực hiện muộn hơn, sau khi kết thúc hóa trị, nguy cơ bệnh tái phát tại chỗ – tại vùng lại cao hơn (5% ở nhóm xạ trị – hóa trị so với 14 % ở nhóm hóa trị – xạ trị). Những kết quả thú vị này gợi ý một chiến lược kết hợp đồng thời hai liệu pháp sẽ có tiềm năng cải thiện kết quả điều trị, với các ưu điểm:
– Không liệu pháp nào bị trì hoãn, do đó tránh được các nguy cơ liên quan đến trì hoãn thời điểm thực hiện một trong hai liệu pháp
– Rút gọn tổng thời gian của liệu trình điều trị bổ trợ
Tuy nhiên, liệu những lợi ích mà hóa xạ trị đồng thời có tiềm năng mang lại cho người bệnh có thể “đáng để đánh đổi” với một nguy cơ độc tính cao hơn?
3 TNLS ngẫu nhiên được tiến hành sau đó nhằm tìm kiếm câu trả lời, tuy nhiên, kết quả mang lại không nhất quán. Trong cả 3 nghiên cứu, phác đồ xạ trị trải liều trong 5 tuần được lựa chọn. Thử nghiệm ARCOSEIN trên 716 bệnh nhân được phân nhóm ngẫu nhiên nhận điều trị bổ trợ với tuần tự hóa trị – xạ trị và hóa xạ trị đồng thời, cho thấy chỉ một cải thiện nhỏ tỷ lệ sống thêm không tái phát tại chỗ – tại vùng sau 5 năm đến với các trường hợp di căn hạch nách (97 % ở nhánh hóa xạ đồng thời so với 91% ở nhánh tuần tự, p = 0,02). Trong khi đó, nghiên cứu của Rouesse cùng cộng sự cũng chỉ ghi nhận được sự khác biệt khiêm tốn về tỷ lệ tái phát tại chỗ – tại vùng giữa hai nhánh (3% ở nhánh tuần tự so với 7% ở nhánh hóa xạ đồng thời, p = 0,047). Cả hai nghiên cứu đều phản ánh nguy cơ xuất hiện các độc tính tăng lên rõ rệt với liệu trình hóa xạ đồng thời ở cả những tác dụng phụ sớm (Viêm da do tia xạ) và muộn (Xơ hóa, teo nhỏ vú, giãn mạch dưới da và viêm thực quản).
Phương pháp nghiên cứu:
SECRAB là thử nghiệm tiến cứu, nhãn mở, pha 3, được thực hiện tại 48 trung tâm ung thư của Vương quốc Anh. Phương pháp và cách thức tiến hành nghiên cứu được chấp thuận bởi Ủy ban đạo đức nghiên cứu West Midlands cũng như tại mỗi trung tâm tham gia, có thể tham khảo chi tiết tại www.birmingham.ac.uk/secrab.
Sơ đồ nghiên cứu:
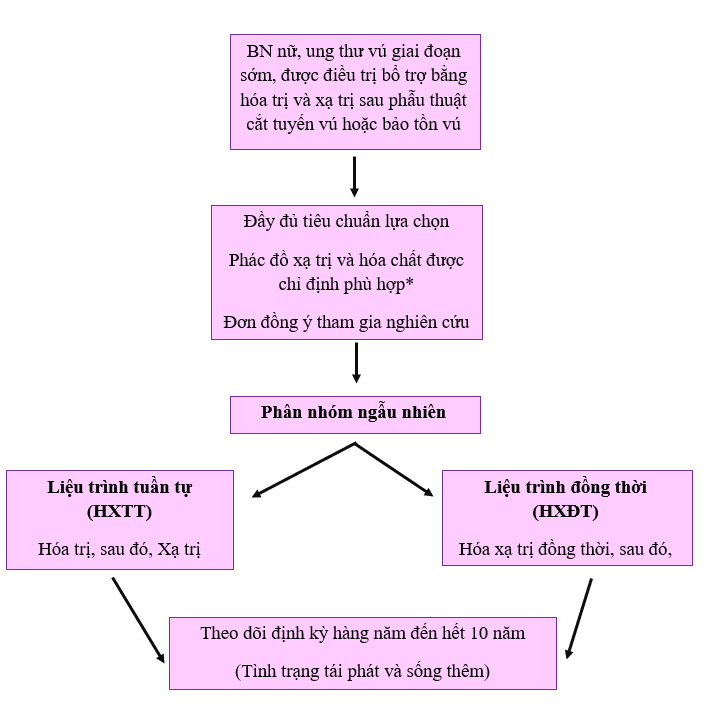
*Các phác đồ hóa trị được cho phép lựa chọn trong NC: CMF hoặc Anthracycline-CMF. Xạ trị đồng thời được thực hiện ở chu kỳ 2-3 của phác đồ CMF hoặc 5-6 đối với phác đồ Anthracycline-CMF. Xạ trị tuần tự được thực hiện sau khi kết thúc hóa trị. Các phác đồ xạ trị được lựa chọn gồm 40 Gy/15 phân liều trong 3 tuần hoặc 50 Gy/25 phân liều trong 5 tuần.
Kết quả nghiên cứu:
Trong khoảng thời gian từ 02/7/1988 đến 25/3/2004, 2297 bệnh nhân đã được tuyển chọn vào NC: nhóm HXĐT (1150 BN), nhóm HXTT (1146 BN). Các đặc điểm lâm sàng tương đồng giữa hai nhóm. Sau thời gian theo dõi trung vị 10,2 năm, tỷ lệ tái phát tại chỗ – tại vùng tại thời điểm 10 năm là 4,6% và 7,1% tương ứng lần lượt ở nhóm HXĐT và HXTT (HR 0,62 với CI 95% 0,43 – 0,9; p = 0,012).
Một phân tích dưới nhóm cho thấy lợi ích của chiến lược HXĐT rõ ràng hơn ở các trường hợp nhân hóa trị Anthracycline-CMF với tỷ lệ tái phát tại chỗ – tại vùng lần lượt là 3,5% so với 6,7% (HR 0,48, CI 95% 0,26 – 0,88, p = 0,018).
Không có sự khác biệt về sống thêm toàn bộ cũng như sống thêm không bệnh giữa 2 nhánh NC.
24% số BN nhánh HXĐT gặp phải độc tính cấp mức độ trung bình/nặng tại da so với 15% ở nhóm HXTT (p = 0,0001). Tỷ lệ giãn mạch dưới da vùng xạ cũng cao hơn ở nhóm HXĐT (p = 0,03). Ghi nhận về các độc tính muộn khác không có sự khác biệt giữa hai nhóm.
Nhận xét kết quả NC:
Chiến lược thực hiện đồng thời hóa trị và xạ trị trong điều trị bổ trợ ung thư vú giai đoạn sớm có thể cải thiện tỷ lệ tái phát tại chỗ – tại vùng, bên cạnh đó, những hệ quả làm tăng nguy cơ độc tính ở mức có thể chấp nhận.
Lợi ích rõ rệt nhất của HXĐT gặp ở các BN được điều trị với phác đồ Anthracycline-CMF. Đây một kết quả bất ngờ khi ở nhóm này, xạ trị cũng phải trì hoãn cho đến khi kết thúc 4 chu kỳ Anthracycline để kết hợp đồng thời với chu kỳ 5-6 CMF. Điểm thú vị này cho thấy có thể việc kết hợp đồng thời hóa xạ trị đóng góp quan trọng hơn yếu tố thời điểm bắt đầu xạ trị trong việc mang lại các lợi ích của chiến lược này.
Một số điểm đặc biệt liên quan đến phác đồ điều trị cho các BN trong thử nghiệm SECRAB cần được chú ý khi đánh giá các kết quả nghiên cứu:
– Thử nghiệm SECRAB sử dụng phác đồ hóa trị với nền tảng CMF, lựa chọn đầu tay trong thực hành lâm sàng những năm 1998 – 2004 tại vương quốc Anh. Ngày nay, các phác đồ có Taxane đã trở thành lựa chọn phổ biến hơn cho ung thư vú giai đoạn sớm.
– Bên cạnh đó, phác đồ xạ trị được sử dụng trong SECRAB dựa trên các kỹ thuật cổ điển (2D-3D CRT), cùng với việc hạn chế xạ trị vùng hạch thượng đòn cũng như chuỗi hạch vú trong so với các chiến lược xạ trị bổ trợ ung thư vú hiện nay, đặc biệt với các trường hợp có di căn hạch. Những kỹ thuật xạ trị hiện đại như xạ trị điều biến liều hay kiểm soát di động của thành ngực theo nhịp thở cho phép hạn chế tốt hơn các độc tính tại da, phổi hay tim.
Vì vậy, vai trò của hóa xạ đồng thời với các kỹ thuật xạ trị tiến bộ cùng các phác đồ hóa trị chuẩn hiện nay cần được đánh giá lại trong các thử nghiệm ngẫu nhiên khác.
 UNG THƯ HỌC
UNG THƯ HỌC