Những nội dung chính
PHẪU THUẬT
Phẫu thuật khi có bằng chứng bệnh trên lâm sàng
Điều trị tiêu chuẩn cho MTC là phẫu thuật cắt bỏ tuyến giáp và nạo vét hạch cổ vì các biện pháp điều trị khác như hóa trị, xạ trị không đạt hiệu quả [12]. Tỉ lệ di căn hạch cổ nhóm trung tâm có thể lên đến 81% ở các bệnh nhân có khối u sờ chạm được và việc nạo hạch cổ nhóm trung tâm kèm theo dẫn đến tỉ lệ chữa khỏi cao hơn so với chỉ cắt tuyến giáp đơn thuần [10], [31]. Việc nạo hạch cổ bên thường quy vẫn còn nhiều tranh cãi. Vì những rủi ro liên quan đến nạo hạch cổ bên nên đa phần các phẫu thuật viên chỉ thực hiện một cách chọn lọc khi hạch > 1 cm hoặc khi có bằng chứng của hạch di căn trên siêu âm trước phẫu thuật [23].
Phẫu thuật cắt bỏ và ghép tuyến cận giáp thường không được thực hiện cùng với cắt tuyến giáp trừ khi có bằng chứng của cường cận giáp [12]. Nếu bệnh nhân phát bệnh cường cận giáp sau cắt bỏ toàn bộ tuyến giáp thì nên kiểm tra bằng chẩn đoán hình ảnh trước phẫu thuật. Quản lý bằng điều trị nội khoa bệnh cường cận giáp nguyên phát nên được xem xét ở các bệnh nhân có nguy cơ cao tử vong khi phẫu thuật, tuổi thọ giới hạn hoặc cường cận giáp nguyên phát dai dẳng hoặc tái diễn [12].
Ở các bệnh nhân MTC thể lẻ tẻ, FMTC hoặc MEN 2B, phẫu thuật ghép tuyến cận giáp tự thân có thể được đặt trong cơ ức đòn chũm hoặc vào cẳng tay. Điều quan trọng cần lưu ý là mô tuyến cận giáp được cấy ghép tự thân thường mất khoảng 4 – 8 tuần mới phục hồi chức năng, do đó nên bổ sung canxi và vitamin D trong suốt khoảng thời gian này. Đối với các bệnh nhân MEN 2A, điều quan trọng là cần phải loại trừ sự tồn tại đồng thời của u tủy thượng thận trước khi phẫu thuật tuyến giáp [12]. Khi có sự hiện diện của u tủy thượng thận, hầu hết các tác giả đều khuyến cáo phẫu thuật cắt bỏ tuyến thượng thận một bên hoặc phẫu thuật bóc u tuyến thượng thận. Trong các trường hợp u tuyến thượng thận hai bên hoặc những bệnh nhân chỉ có một tuyến thượng thận, khuyến cáo là phẫu thuật cắt vỏ tuyến thượng thận ở ít nhất một bên, sau đó theo dõi sát với phần mô còn sót lại [12].
Phẫu thuật dự phòng
Phẫu thuật cắt tuyến giáp dự phòng được khuyến cáo ở các bệnh nhân có nguy cơ trước khi diễn tiến thành bệnh trên lâm sàng. Bắt buộc phải xác định nguy cơ có ý nghĩa để tránh can thiệp dự phòng quá tay. Trong MTC thể di truyền, có mối tương quan mạnh giữa tuổi và tình trạng tăng sản tế bào C với nguy cơ tiến triển thành MTC. Các đột biến gen RET có liên quan đến MTC thể di truyền và các hướng dẫn hiện hành về phẫu thuật cắt tuyến giáp dự phòng, cũng như sàng lọc cho từng loại đột biến được liệt kê trong bảng dưới. Nếu việc can thiệp được thực hiện trước khi phát triển thành MTC thì việc phẫu thuật cắt toàn bộ tuyến giáp đơn thuần là đủ [19].

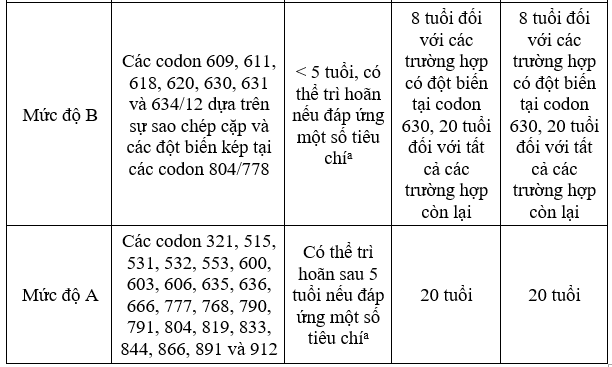
Nguy cơ tiến triển của MTC dựa trên các đột biến gen RET và những khuyến cáo của ATA.
Theo dõi sau mổ
Ở những bệnh nhân mà tổn thương chỉ giới hạn trong tuyến giáp và không có hạch di căn thì nguy cơ tái phát và tử vong là rất thấp [18]. Khi MTC hiện diện với hạch di căn thì những bệnh nhân này có nguy cơ tái phát rất cao hoặc bệnh tồn tại dai dẳng. Theo dõi chặt chẽ và đầy đủ bắt đầu từ 2 – 3 tháng sau phẫu thuật bằng cách đạt được nồng độ calcitonin và CEA ở mức thấp nhất. Ở các bệnh nhân không định lượng được calcitonin sau mổ nên được theo dõi bằng đo lường calcitonin huyết thanh và CEA mỗi năm. Khi có sự gia tăng của các chất chỉ điểm sinh học u thì nên được kiểm tra nhanh chóng bằng chẩn đoán hình ảnh như CT – scan hoặc MRI. Điều trị thay thế hormone tuyến giáp là cần thiết sau phẫu thuật cắt tuyến giáp toàn phần mà không cần đè nén TSH (Thyroid – stimulating hormone). Hơn nữa, các bệnh nhân ở thể di truyền nên được kiểm tra sự phát triển bệnh u tủy thượng thận và cường cận giáp hàng năm bằng các chất chỉ dấu sinh hóa thường quy [19].
Tiên lượng
Tiên lượng sống thêm 10 năm cho các bệnh nhân MTC là từ 75 – 85% và khi bệnh khu trú chỉ tại tuyến giáp thì tỉ lệ sống thêm 10 năm có thể đạt 95,6% [24]. Bệnh nhân có di căn hạch thì tỉ lệ sống còn toàn bộ 5 năm đạt 75,5%. Di căn xa gặp ở 13% các trường hợp mới được chẩn đoán và những bệnh nhân này có tiên lượng xấu với tỉ lệ sống thêm 10 năm chỉ đạt 40% [24].
Bệnh tái phát
Bệnh tái phát xảy ra ở khoảng 50% các bệnh nhân MTC. Nồng độ calcitonin rất nhạy để phát hiện bệnh tồn lưu hay tái phát. Bệnh nhân với giá trị gần ngưỡng bình thường thì có thể theo dõi, nhưng nếu > 100 pg/ml cho thấy bệnh tồn dư có thể phẫu thuật được hoặc có sự hiện diện của di căn xa. Bệnh nhân với nồng độ calcitonin huyết thanh cơ bản > 1.000 pg/ml và không có MTC rõ ràng ở cổ và trung thất trên thì có thể có di căn xa, thường nhất là ở gan [24], [27]. Bởi vì có những rủi ro đáng kể liên quan đến phẫu thuật lại tại vùng cổ, nồng độ calcitonin tăng cao sau phẫu thuật nên được kết hợp với đánh giá di căn cẩn thận bằng các phương tiện chẩn đoán hình ảnh trước khi phẫu thuật thăm dò [24], [27].
XẠ TRỊ
Xạ trị ngoài không hiệu quả trong điều trị MTC, mặc dù có một số báo cáo cho thấy sự thuyên giảm một phần và bệnh ổn định, cũng như cải thiện triệu chứng, chất lượng cuộc sống và sống còn [5].
ĐIỀU TRỊ NỘI KHOA
Bệnh nhân di căn có các triệu chứng đáng kể như tiêu chảy do dư thừa calcitonin có thể có lợi với điều trị đầu tay bằng các tác nhân ức chế nhu động ruột. Những bệnh nhân cũng có thể hưởng lợi từ các chất tương tự somatostatin và các biện pháp điều trị tại chỗ như phẫu thuật để làm giảm gánh nặng khối u [12].
Hóa trị liệu thông thường có hiệu quả hạn chế ở các bệnh nhân MTC. Các phác đồ đơn chất với Doxorubicin, Dacarbazine, Capecitabine và 5 – fluorouracil (5FU) cho tỉ lệ đáp ứng một phần từ 24 – 29% [24].

Theo ATA, đơn hóa trị hoặc đa hóa trị cho tỉ lệ đáp ứng thấp (khoảng 15 – 20%) trong thời gian ngắn. Phác đồ hiệu quả nhất là Doxorubicin kết hợp với một tác nhân khác hoặc 5 – FU hoặc Dacarbazine. Khuyến cáo số 63 của ATA (mức D) cho rằng không nên sử dụng hóa trị như liệu pháp đầu tay cho những bệnh nhân MTC vì tỉ lệ đáp ứng thấp và do sự ra đời của các tác nhân mới.
Các tác nhân mới nhắm trúng đích các thụ thể tyrosine kinase của protein RET đã và đang được phát triển vì vai trò của nó trong cơ chế bệnh sinh của MTC. Thuốc TKI đầu tiên có sẵn trên thị trường là Imatinib mesylate (Gleevec) cho thấy hiệu quả hạn chế ở các bệnh nhân MTC [9].
Gần đây hơn, Vandetanib (ZD6474), đồng thời nhắm mục tiêu KDR (còn được gọi là VEGF), RET và thụ thể yếu tố tăng trưởng biểu bì đã được Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA – Food and Drug Administration) chấp thuận trong điều trị MTC có triệu chứng hoặc tiến triển [4], [21], [29], [30].
Cabozatinib (XL184) cũng là một tác nhân khác dùng đường uống, phân tử nhỏ, ức chế VEGFR – 2, thụ thể yếu tố tăng trưởng tế bào gan (MET) và RET gần đây cũng đã được FDA phê duyệt trong điều trị MTC tiến triển, di căn [11], [25].
Các tác nhân TKIs khác chẳng hạn như Sorafenib (nhắm các mục tiêu VEGFR – 2 và VEGFR – 3, RET và BRAF), Sunitinib (ức chế VEGF 1 – 3, RET và RET/PTC dưới nhóm 1 và 3), Motesanib (ức chế cả 3 thụ thể VEGF) và Axitinib (ức chế các VEGFRs nhưng không ức chế RET) cũng đã được chứng minh cho đáp ứng một phần và bệnh ổn định trong các thử nghiệm lâm sàng pha II [3], [6], [7], [17], [22].
Theo các hướng dẫn hiện hành của NCCN, ESMO và ATA thì điều trị ung thư biểu mô tuyến giáp dạng tủy giai đoạn tiến triển, di căn đầu tay là Vandetanib hoặc Cabozatinib và lưu ý kiểm soát các triệu chứng do dưa thừa calcitonin gây ra nhằm nâng cao chất lượng cuộc sống cho người bệnh. Khuyến cáo số 65 của ATA (mức A) cho rằng ở các bệnh nhân MTC tiến triển hoặc di căn nên được điều trị đầu tay với các tác nhân TKIs (RET và VEGFR tyrosine kinase), trong đó, ưu tiên lựa chọn là Vandetanib hoặc Cabozatinib. Bộ Y tế Việt Nam năm 2020 cũng khuyến cáo sử dụng điều trị nhắm trúng đích trong MTC như Vandetanib, Cabozatinib, Sorafenib, Pazopanib, Sunitinib, Axitinib, Lenvatinib,…

LIỆU PHÁP MỚI TIỀM NĂNG
Các nghiên cứu mới chỉ ra rằng một số con đường dẫn truyền tín hiệu góp phần vào sự tăng trưởng và sản xuất hormone trong MTC [13], [14], [15], [16], [20], [24], [28]. Chúng bao gồm PI3K/AKT và các con đường dẫn truyền tín hiệu Notch và glycogen synthase kinase – 3. Các chất ức chế phân tử nhỏ nhắm mục tiêu một hoặc nhiều con đường dẫn truyền tín hiệu hiện cũng đang được nghiên cứu [1], [2], [8], [26]. Mục tiêu là điều khiển các con đường dẫn truyền tín hiệu này và tìm ra các chiến lược điều trị mới để cải thiện kết quả của các bệnh nhân MTC.
KÊT LUẬN
Cả việc chẩn đoán và quản lý MTC đều có thể gặp nhiều thách thức. Vì vậy, các phẫu thuật viên hành nghề phải luôn cân nhắc khả năng mắc hội chứng gia đình trong suốt quá trình đánh giá bệnh nhân có bệnh lý tuyến giáp. Xét nghiệm di truyền theo các hướng dẫn hiện hành nên được thực hiện bất cứ khi nào có chẩn đoán là MTC. Do các lựa chọn điều trị hỗ trợ gặp nhiều hạn chế nên phẫu thuật ban đầu đầy đủ là điều cần thiết để điều trị thành công MTC. Ở các trường hợp bệnh di căn xa hoặc bệnh tái phát mà không thể phẫu thuật được sẽ có những lựa chọn điều trị mới.
TÀI LỆU THAM KHẢO
1. Adler J. T., Cook M., Luo Y. et al. (2009), “Tautomycetin and tautomycin suppress the growth of medullary thyroid cancer celss via inhibition of glycogen synthase kinase – 3 beta”, Mol Cancer Ther, 8, pp. 914-920.
2. Adler J. T., Hottinger D. G., Kunnimalaiyaan M. et al. (2010), “Inhibition of growth in medullary thyroid cancer cells with histone deacetylase inhibitors and lithium chloride “, J Surg Res, 159, pp. 640-644.
3. Ahmed M., Barbachano Y., Riddell A. et al. (2011), “Analysis of the efficacy and toxicity of Sorefenib in thyroid cancer: A phase II study in a UK based poppulation”, Eur J Endocrinol, 165, pp. 315-322.
4. Almeida M. Q., Hoff A. O. (2012), “Recent advances in the molecular pathogenesis and targeted therapies of medullary thyroid carcinoma”, Curr Opin Oncol, 24, pp. 229-234.
5. Brierley J., Tsang R., Simpson W. J. et al. (1996), “Medullary thyroid cancer: Analysis of survival and prognostic factors and the role of radiation therapy in local control”, Thyroid, 6, pp. 305-310.
6. Carr L. L., Mankoff D. A., Goulart B. H. et al. (2010), “Phase II study of daily Sunitinib in FDG – PET – positive, iodine – refractory diffenrentiated thyroid cancer and metastatic medullary carcinoma of the thyroid with functional imaging correlation”, Clin Cancer Res, 16, pp. 5260-5268.
7. Cohen E. E., Rosen L. S., Vokers E. E. et al. (2008), “Axitinib is an active treatment for all histologic subtypes of anvaced thyroid cancer: Results from a phase II study”, J Clin Oncol, 26, pp. 4708-4713.
8. Cook M. R., Luo J., Ndiaye M. et al. (2010), “Xanthohumol inhibits the neuroendocrine transcription factor achaete – scute complex – like 1, suppresses proliferation, and induces phosphorylated ERK1/2 in medullary thyroid cancer”, Am J Surg, 199, pp. 315-318.
9. de Groot J. W., Zonnenberg B. A., van Ufford – Mannesse P. Q. et al. (2007), “A phase II trial of imatinib therapy for metastatic medullary thyroid carcinoma”, J Clin Endocrinol Metab, 92, pp. 3466-3469.
10. Greenblatt D. Y., Elson D., Mack E. et al. (2007), “Initial lymph node dissection increases cure rates in patiens with medullary thyroid cancer “, Asian J Surg 30, pp. 108-112.
11. Hart C. D., De Boer R. H. (2013), “Profile of Cabozatinib and its potential in the treatment of advanced medullary thyroid cancer”, Onco Targets Ther, 6, pp. 1-7.
12. Kloos R. T., Eng C., Evans D. B. et al. (2009), “Medullary thyroid cancer: Management guidelines of the American Thyroid Associated “, Thyroid, 19, pp. 565-612.
13. Kunnimalaiyaan M., Chen H. (2007), “Tumor suppressor role of Notch – 1 signaling in neuroendocrine tumors”, The Oncologist, 12, pp. 535-542.
14. Kunnimalaiyaan M., Ndiaye M., Chen H. (2006), “Apoptosis – mediated medullary thyroid cancer growth suppression by the PI3K inhibitor LY294002”, Surgery, 140, pp. 1009-1014.
15. Kunnimalaiyaan M., Vaccaro A. M., Ndiaye M. A. et al. (2007), “Inactivation of glycogen synthase kinase – 3 beta, a downstream target of the Raf – 1 pathway, is associated with growth suppression in medullary thyroid cancer cells”, Mol Cancer Ther, 6, pp. 1151-1158.
16. Kunnimalaiyaan M., Vaccaro A. M., Ndiaye M. A. et al. (2006), “Overexpression of the NOTCH 1 intracellular domain inhibits cell proliferation and alters the neuroendocrine phenotype of medullary thyroid cancer cells”, J Biol Chem, 281, pp. 39819-39830.
17. Lam E. T., Ringel M. D., Kloos R. T. et al. (2010), “Phase II clinical trial of Sorafenib in metastatic medullary thyroid cancer”, J Clin Oncol, 28, pp. 2323-2330.
18. Machens A., Hauptmann S., Dralle H. (2007), “Increased risk of lymph node metastasis in multifocal hereditary anđ sporadic medullary thyroid cancer”, World J Surg, 31, pp. 1960-1965.
19. Madhuchhandra Roy, Herbert Chen., Rebecca S. Sippel (2013), “Current Understanding and Management of Medullary Thyroid Cancer”, The Oncologist, 18, pp. 1093-1100.
20. Ning L., Greenblatt D. Y., Kunnimalaiyaan M. et al. (2008), “Suberoyl bis – hydroxamic acid activates Notch – 1 signaling and induces appoptosis in medullary thyroid carcinoma cells”, The Oncologist, 13, pp. 98-104.
21. Robinson B. G., Paz – Ares L., Krebs A. et al. (2010), “Vandetanib (100 mg) in patients with locally advanced or metastatic hereditary medullary thyroid cancer”, J Clin Endocrinol Metab, 95, pp. 2664-2671.
22. Schlumberger M. J., Elisei R., Bastholt L. et al. (2009), “Phase II study of safety and efficacy of Motesanib in patients with progressive progressive or symptomatic, advanced or metastatic medullary thyroid cancer”, J Clin Oncol, 27, pp. 3794-3801.
23. Scollo C., Baudin E., Travagli J. P. et al. (2003), “Rationale for central and bilateral lymph node dissection in sporadic and hereditary medullary thyroid cancer”, J Clin Endocrinol Metab, 88, pp. 2070-2075.
24. Sippel R. S., Kunnimalaiyaan M., Chen H. (2008), “Current management of medullary thyroid cancer”, The Oncologist, 13, pp. 539-547.
25. Traynor K. (2013), “Cabozatinib approved for advanced medullary thyroid cancer”, Am J Health Syst Pharm, 70, pp. 88.
26. Truong M., Cook M. R., Pinchot S. N. et al. (2011), “Resveratrol induces Notch 2 – mediated apoptosis and suppression of neuroendocrine markers in medullary thyroid cancer “, Ann Surg Oncol, 18, pp. 1506-1511.
27. Tung W. S., Vesely T. M., Moley J. F. (1995), “Laparoscopic detection of hepatic metastases in patients with residual or recurrent medullary thyroid cancer”, Surgery, 118, pp. 1024-1029.
28. Vaccaro A., Chen H., Kunnimalaiyaan M. (2006), “In – vivo activation of Raf – 1 inhibits tumor growth and development in a xenograft model of human medullary thyroid cancer “, Anticancer Drugs, 17, pp. 849-853.
29. Wells S. A., Gosnell J. E., Gagel R. F. et al. (2010), “Vandetanib for the treatment of patients with locally advanced or metastatic hereditary medullary thyroid cancer”, J Clin Oncol, 28, pp. 787-772.
30. Wells S. A., Robinson B. G., Gagel R. F. et al. (2012), “Vandetanib in patients with locally advanced or metastatic medullary thyroid cancer: A randomized , double – blind phase III trial”, J Clin Oncol, 30, pp. 134-141.
31. Moley J. F., DeBenedetti M. K. (1999), “Patterns of nodal metastases in palpable medullary thyroid carcinoma: Recommendations for extent of node dissection”, Ann Surg 229, pp. 880-887.
 UNG THƯ HỌC
UNG THƯ HỌC



