PHÁ HỦY U TẠI CHỖ
Là phương pháp điều trị tốt nhất cho những bệnh nhân HCC giai đoạn sớm mà không thích hợp với điều trị cắt gan hoặc ghép gan. Có nhiều cách để hoại tử khối u:
- Tiêm cồn qua da (PEI)
- Sóng cao tần (RFA)
- Laser, cryotherapy (phương pháp làm lạnh), vi sóng…
Hiện nay đốt nhiệt khối bằng sóng cao tần là lựa chọn đầu tiên cho đốt nhiệt khu trú. Hiệu quả của phương pháp đốt nhiệt khối u qua da được đánh giá bằng CT động học sau 1 tháng. Hình ảnh không ngấm thuốc cản quang bên trong khối u phản ánh tình trạng hoại tử u. Tỷ lệ tái phát sau điều trị tương tự như phẫu thuật. Phương pháp tiêm cồn qua da thu được tỷ lệ hoại tử khối u đạt đến 90-100% với những khối u có kích thước <2cm, nhưng tỷ lệ hoại tử giảm còn 70 % với khối u từ 2-3 cm, và còn 50% ở khối u từ 3-5 cm [17]. Tiêm cồn ít hiệu quả với khối u >3cm do cồn không thể vào hết thể tích u, có thể giải thích do vách bên trong khối u.
Hiệu quả của RFA với những khối u <2cm giống với phương pháp tiêm cồn tuy nhiên không cần điều trị nhiều đợt như tiêm cồn. Với khối u >2cm, RFA tỏ ra hiệu quả hơn hẳn tiêm cồn, nhiều nghiên cứu ngẫu nhiên có kiểm chứng cho rằng RFA cho tỷ lệ sống cao hơn. Khi kết hợp RFA và nút mạch hóa chất cho hiệu quả điều trị cao hơn chỉ RFA hay nút mạch.
Như vậy phá huỷ u tại chỗ có thể được thay thế cho phẫu thuật cắt gan với những khối u gan HCC kích thước <3cm, hoặc nhiều u nhỏ trên nền gan xơ Child-Pugh A-B, trong đó phá huỷ u tại chỗ với sóng cao tần (RFA) thường được áp dụng, việc phá huỷ có thể thực hiện nhiều lần cho một tổn thương để đạt được sự phá huỷ hoàn toàn khối u.
XẠ TRỊ TRONG UNG THƯ BIỂU MÔ TẾ BÀO GAN [18]
Xạ trị là một trong những phương pháp điều trị tại chỗ-tại vùng (locoregional therapy). Xạ trị tắc mạch qua đường động mạch gan (Trans Arterial Radio Embolization-TARE)- hay còn gọi là xạ trị chiếu trong hiện nay đang được điều trị chủ yếu với Ytrium-90 và Iod-131, xạ trị chiếu ngoài. Các phương pháp tại chỗ-tại vùng có thể sử dụng đơn độc hoặc phối hợp với nhau. Xạ trị đối với HCC có 2 phương pháp đã nêu đó là xạ trị chiếu ngoài và xạ trị chiếu trong.
Xạ trị chiếu trong với Ytrium-90
Xạ trị chiếu trong với Ytrium-90 là phương pháp sử dụng các hạt vi cầu (hạt nhựa Resin) được gắn đồng vị phóng xạ Yttrium (Y-90) có kích thước 20 – 40 micromet, được bơm trực tiếp vào nhánh động mạch gan nuôi khối u. Các hạt vi cầu phóng xạ sẽ đi theo các nhánh động mạch nhỏ và phân bố khắp trong khối u, vì vậy sẽ làm tắc các mạch máu nuôi khối u gan.Ngoài ra, bức xạ bêta (β) với mức năng lượng thấp khoảng 0,93 MeV do Y-90 phát ra có quãng chạy trong tổ chức ngắn, khoảng 2,5 – 11mm sẽ tiêu diệt chọn lọc các tế bào ung thư, làm xơ hóa các mạch máu nuôi khối u. Kết quả là làm giảm thể tích khối u hoặc tiêu diệt khối u trong gan mà ảnh hưởng rất ít đến tổ chức lành xung quanh.
Chỉ định điều trị xạ trị chiếu trong:
- Toàn trạng tốt ECOG 0-2
- Chỉ định điều trị bước 1 đối với HCC giai đoạn tiến triển có xâm lấn mạch và/hoặc chức năng gan còn tốt bilirubin<2 mg/dL, Child-Pugh A hoặc Child-Pugh B 7 điểm. Trong trường hợp này sorafenib có thể chỉ định thêm ở các bệnh nhân đã có di căn ngoài gan
- Chỉ định điều trị bước 1 đối với các trường hợp HCC có tổn thương đa ổ hoặc tổn thương ở cả 2 thùy
- Chỉ định điều trị bước 2 đối với các trường hợp HCC thất bại với TACE
- Điều trị bắc cầu đối với các trường hợp đợi để ghép gan
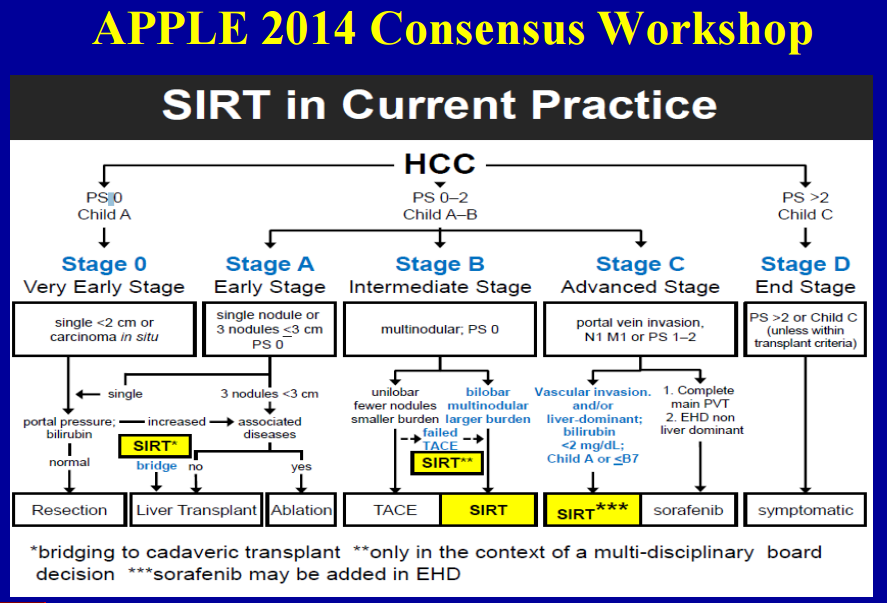
Chống chỉ định tuyệt đối
- Bụng cổ chướng
- Có luồng thông động mạch gan – phổi lớn (> 20%), kiểm tra bằng Tc-99m MAA
- Khi liều xạ mà phổi nhận được > 20 Gy
- Liều xạ mà gan xơ nhận được > 50 Gy
- Liều xạ mà gan không xơ nhận được > 70 Gy
- Nguy cơ trào ngược hạt phóng xạ vào các ĐM cấp máu nuôi dưỡng dạ dày ruột non, tụy do có những nhánh tuần hoàn phụ hay bất thường giải phẫu mạch mà không thể kiểm soát trước bằng nút coils (do nhánh nhỏ hoặc không thể tiếp cận, hoặc đã nút hết nhưng test kiểm tra thông gan – tạng ngoài gan vẫn tập trung hoạt chất phóng xạ lớn)
- Huyết khối hoàn toàn thận chung tĩnh mạch cửa
- Giải phẫu động mạch gan bất thường không thể thực hiện kĩ thuật
Chống chỉ định tương đối
- Tiểu cầu < 80,000/μL
- Hemoglobin < 9.5 g/dL
- Bilirubin toàn phần < 2.0 mg/dL
- INR > 2
- ALP >5 lần giới hạn bình thường
- AST và ALT > 5 lần giới hạn bình thường
- Creatinine ≤ 2.0 mg/dL
- Tiên lượng thời gian sống < 3 tháng
- Đã điều trị hóa chất toàn thân trong 3 tháng gần nhất
- Bệnh di căn xa: đối với các trường hợp mà kích thước hạch vùng > 2 cm hoặc có nốt ở phổi > 1 cm, cần điều trị thêm với sorafenib.
Tuy nhiên, cũng tồn tại nhiều ý kiến trái chiều đối với việc có đưa phương pháp xạ trị chiếu trong vào các hướng dẫn điều trị. Cần nhấn mạnh rằng đến thời điểm hiện tại việc sử dụng phương pháp xạ trị chiếu trong cụ thể là với Ytrium-90 mới được đưa vào hướng dẫn điều trị của Hiệp Hội Nội Khoa Ung Thư Châu Âu (European Society for Medical Oncology-ESMO) [19], Hiệp Hội Ung Thư Tiêu Hóa Châu Âu (European Society of Digestive Oncology-ESDO), Mạng Lưới Ung Thư Quốc Gia của Hoa Kỳ (National Comprehensive Cancer Network-NCCN) [20], và Hội Nghị Các Chuyên Gia Về Ung Thư Gan Nguyên Phát Châu Á-Thái Bình Dương 2014 (APPLE 2014) [18]. Trong khi đó phương pháp này vẫn chưa được đưa vào Guideline của Hiệp Hội Nghiên Cứu Bệnh Lí Gan Hoa Kì (American Association for the Study of Liver Disease-AASLD) [21], Hiệp Hội Nghiên Cứu Gan Châu Âu (European Association for the Study of the Liver-EASL) và Tổ Chức Nghiên Cứu và Điều Trị Ung Thư Châu Âu (European Organization for Research and Treatment of Cancer).
Xạ trị chiếu ngoài
Vai trò của xạ trị chiếu ngoài trong ung thư gan đến nay vẫn còn là vấn đề tranh cãi. Bằng chứng là rất nhiều hướng dẫn thực hành đã không đưa xạ trị chiếu ngoài như 1 phương án được lựa chọn trong điều trị HCC, lí do được đưa ra đó là HCC kém đáp ứng và ít hiệu quả đặc biệt là đối với các trường hợp xơ gan.
Các kĩ thuật xạ trị chiếu ngoài có thể sử dụng trong điều trị HCC: xạ trị định vị thân (stereotactic body radiation therapy-SBRT); xạ trị điều biến liều (intensity-modulated radiation therapy-IMRT); xạ trị 3D (3D-conformal radiation therapy). Trong đó SBRT được cho là kĩ thuật vượt trội nhất trong điều trị HCC.Có thể chỉ định SBRT cho các tổn thương từ 1-3 ổ, chức năng gan còn tốt (Child-Pugh A). Cần hết sức cân nhắc với các trường hợp Child-Pugh B [22]. Không nên tiến hành điều trị cho các trường hợp Child-Pugh C [23]. SBRT cũng có thể là 1 phương pháp thay thể cho các phương pháp phá hủy u tại chỗ, làm tắc mạch khi các biện pháp này thất bại hoặc có chống chỉ định.
Ngoài ra xạ trị chiếu ngoài cũng có thể chỉ định trong điều trị chăm sóc giảm nhẹ đối với các tổn thương di căn xương hoặc não chẳng hạn.
NÚT ĐỘNG MẠCH HÓA CHẤT (TACE) [7]
Phương pháp điều trị dựa trên cơ sở nguồn cung cấp máu chính cho khối u có nguồn gốc từ động mạch gan hơn là tĩnh mạch cửa. Điều này dẫn đến việc phát triển các kỹ thuật nhằm loại bỏ nguồn cung cấp máu của khối u bằng cách nút hạt và/hoặc bơm trực tiếp hóa chất gây độc tế bào vào các nhánh của động mạch gan là nguồn cấp máu cho khối u. Sử dụng kết hợp hoá chất nút mạch với Lipiodol dạng dầu làm tăng tác dụng của hoá chất nút mạch so với nút mạch hoá chất đơn thuần, Lipiodol được giữ lại trong khối u thời gian vài tuần, nó giúp cho hoá chất có độ tập trung cao trong khối u, cơ chế chính xác của sự giữ Lipiodol trong khối u còn chưa được biết đến nhưng dường như điều đó liên quan đến cấu trúc mạch máu bất thường của khối u gan, nhiều tác giả nghiên cứu thấy rằng dùng hoá chất nút mạch trộn với Lipiodol để nút mạch cho kết quả tốt hơn nút mạch hoá chất thông thường. Sự giữ Lipiodol lại trong khối u rất có giá trị để theo dõi khối u sau điều trị, hiệu quả gây hoại tử khối u khi nút mạch bằng hoá chất trộn với Lipiodol, kết quả tốt hơn nữa khi có làm tắc cuống mạch. Nghiên cứu thử nghiệm lâm sàng tiến cứu thấy thời gian sống thêm sau 1 năm của nhóm nút mạch gan hoá chất có Lipiodol có kèm tắc cuống mạch cao hơn so với nút mạch gan hoá chất có Lipiodol nhưng không làm tắc cuống mạch 86,3% so với 65,9% .
Chỉ định:
- Khối u không thể phẫu thuật được và không thích hợp cho phá hủy u tại chỗ
- Điều trị trước khi phẫu thuật cắt bỏ khối u
- Trong khi chờ ghép gan để giảm tỷ lệ loại khỏi danh sách do khối u tiến triển
Chống chỉ định bao gồm:
- Tắc hoàn toàn tĩnh mạch cửa thân chung
- Bệnh lý não gan
- Tắc mật
- Xơ gan mất bù (Child-Pugh C hoặc MELD score >20)
Chống chỉ đính tương đối bao gồm một loạt các yếu tố khác nhau:
- Huyết khối hoặc thuyên tắc tĩnh mạch cửa
- Bilirubin huyết thanh >2 mg/dL
- Lactat dehydrogenase (LDH) >425 đơn vị/L
- Aspartate aminotransferase (AST) >100 đơn vị/L
- Khối u >50% thể tích gan gan
- Suy tim hay suy thận
- Cổ trướng, xuất huyết do giãn tĩnh mạch gần đây, hoặc giảm tiểu cầu đáng kể
Lựa chọn tốt nhất cho TACE là những bệnh nhân với khối u không phẫu thuật được, không có xâm lấn mạch máu hoặc lan rộng ngoài gan, và chức năng gan đảm bảo (xơ gan Child-pugh A hoặc B). Những bệnh nhân có huyết khối tĩnh mạch cửa trước đây bị loại khỏi TACE, hiện nay có một số bằng chứng cho thấy những bệnh nhân có huyết khối khu trú hoặc ở các nhánh của tĩnh mạch chửa có thể thực hiện thủ thuật được. Kết quả các nghiên cứu cho thấy TACE an toàn và có hiệu quả trên thời gian sống thêm ở những bệnh nhân này. Các bệnh nhân có huyết khối tĩnh mạch cửa cũng là ứng cử viên cho điều trị bằng sorafenib, và không có bằng chứng cho thấy các liệu pháp điều trị tại chỗ cho kết quả tốt hơn so với sorafenib ở nhóm bệnh nhân này.
Một cách tiếp cận mới của TACE là sử dụng các hạt tẩy rửa thuốc (DEBs) làm phóng hóa chất chậm, do đó làm giảm bớt độc tính hệ thống. Kết quả rất hứa hẹn mặc dù thời gian theo dõi ngắn. Nghiên cứu lớn nhất được tiến hành trên 71 bệnh nhân thất bại với các điều trị tại chỗ khác và đã trải qua điều trị TACE với doxorubicin tẩy rửa hạt. Báo cáo ban đầu cho thấy: thời gian theo dõi trung bình là 12 tháng, 74% có đáp ứng hoàn toàn (theo các tiêu chí EASL), và 2/3 vẫn chưa tiến triển. Biến chứng phổ biến là buồn nôn nhẹ, sốt và đau tại chỗ; kéo dài nằm viện là cần thiết đối với 5 bệnh nhân, 2 bệnh nhân có viêm tá tràng xuất huyết và 2 bệnh nhân có suy gan. TACE thông thường sử dụng doxorubicin (50-75 mg/m2) đã được so sánh trực tiếp với TACE Debs (150 mg doxorubicin cho mỗi thủ thuật) trong một thử nghiệm ngẫu nhiên trên 212 bệnh nhân xơ gan Child-Pugh A/B và HCC không mổ được. Nhóm DEB có tỷ lệ đáp ứng mục tiêu tại 6 tháng cao hơn không đáng kể (52 so với 44), và tỷ lệ độc tính nặng lên gan mật và tác dụng phụ liên quan đến doxorubicin thấp hơn đáng kể. Hiện nay hạt tẩm thuốc doxorubicin đã được chấp thuận trong thực hành tại US, Canada và châu Âu. Hạt tẩm thuốc Iriotecan còn đang được nghiên cứu.
ĐIỀU TRỊ TOÀN THÂN TRONG UNG THƯ BIỂU MÔ TẾ BÀO GAN
Hóa chất
Các hóa chất gây độc tế bào như doxorubicin hay cisplatin có tỉ lệ đáp ứng thấp (<10%). Các phác đồ hóa chất kết hợp như GEMOX hoặc XELOX có thể cho tỉ lệ kiểm soát bệnh tốt hơn nhưng lại không làm cải thiện thời gian sống thêm [24] [25]. Có thể cân nhắc sử dụng hóa trị trong giai đoạn tiến triển, di căn với mục đích là chăm sóc giảm nhẹ.
Các phác đồ hóa chất hay sử dụng trong HCC:
– GEMOX
- Gemcitabine: 1000 mg/m2 IV truyền tĩnh mạch ngày 1
- Oxaliplatin: 100 mg/m2 truyền tĩnh mạch ngày 2
- Mỗi chu kì cách nhau 2 tuần [24]
– XELOX
- Oxaliplatin: 130 mg/m2 truyền tĩnh mạch ngày 1
- Capecitabine: 1000 mg/m2/lần ngày uống 2 lần từ ngày 1-14
- Mỗi chu kì cách nhau 3 tuần [25]
– Doxorubicin
Doxorubicin truyền tĩnh mạch 20-30 mg/m2 truyền tĩnh mạch. Mỗi chu kì cách nhau 1 tuần [26].
– Cisplatin
Cisplatin 80 mg/m2 truyền tĩnh mạch ngày 1. Mỗi chu kì cách nhau 1 tuần [27].
Điều trị đích
Thuốc duy nhất cho tới thời điểm hiện tại được đưa vào các hướng dẫn thực hành lâm sàng đó là sorafenib.
Chỉ định:
- HCC giai đoạn tiến triển, chức năng gan còn tốt (giai đoạn BCLC C)
- HCC giai đoạn trung gian tiến triển sau khi đã điều trị TACE trước đó
Chống chỉ định:
Với bệnh nhân quá mẫn với bất kì thành phần nào của thuốc.
Liều khuyên dùng:
Liều khuyên dùng hàng ngày của sorafenib là 400 mg (2 viên x 200 mg) uống 2 lần một ngày.
Cách dùng:
Thuốc viên dùng theo đường uống. Nuốt viên thuốc kèm theo một ít nước.
Thời gian điều trị:
Cần điều trị liên tục cho đến khi bệnh tiến triển hoặc khi xuất hiện các triệu chứng nhiễm độc không thể chấp nhận được.
Cơ chế tác động
Đây là 1 thuốc kháng tăng sinh mạch (anti-angiogenesis) nhắm tới nhiều đích của HCC. Các đích mà sorafenib nhắm tới đó là PDGF, VEGF, c-Kit và raf.
Tuy nhiên việc sử dụng sorafenib cũng có những tác dụng phụ nhất định như tăng huyết áp, tiêu chảy, mệt mỏi, hội chứng bàn tay-bàn chân,…Các tác dụng phụ này thường xảy ra sớm, do vậy cần theo dõi sát bệnh nhân trong thời gian bắt đầu điều trị thuốc này.
Hai nghiên cứu phase III đã chứng minh vai trò của sorafenib đó là nghiên cứu SHARP tiến hành ở châu Âu, châu Mỹ, Úc với nguyên nhân xơ gan/ung thư gan chủ yếu do rượu và 1 nghiên cứu tiến hành ở châu Á Asia-Pacific với nguyên nhân xơ gan/ung thư gan chủ yếu do virut viêm gan. Tuy có sự khác nhau về yếu tố dịch tễ học tuy nhiên cả 2 nghiên cứu đã chỉ ra việc sử dụng sorafenib trong giai đoạn tiến triển (BCLC C), chức năng gan tốt (Child-Pugh A), chỉ số toàn trạng ECOG (Eastern Cooperative Oncology Group) tốt 0-2, chưa điều trị hóa trị toàn thân trước đó, đều cải thiện thời gian sống thêm toàn bộ 1 cách có ý nghĩa . Cụ thể trong nghiên cứu SHARP thời gian sống thêm toàn bộ trung bình ở nhóm điều trị sorafenib là 10,7 tháng so với 7,9 tháng ở nhóm giả dược với p<0.001(hình 7) [29].
Tuy nhiên khi bệnh tiến triển sau khi dùng sorafenib thì câu hỏi đặt ra là bước 2 chúng ta sẽ điều trị gì cho người bệnh? Hiện nay, 1 đích mới trong sinh học phân tử đầy hứa hẹn trong điều trị bước 2 chính là MET. MET hay còn gọi là hepatocyte growth factor receptor (HGFR- thụ thể của yếu tố tăng trưởng tế bào gan) là 1 thụ thể trên màng tế bào của yếu tố tăng trưởng tế bào gan HGF (hepatocyte growth factor). Người ta nhận thấy sự biểu lộ của MET gặp từ 20-48% các trường hợp HCC, đây là 1 yếu tố tiên lượng xấu, liên quan đến sự tiến triển và kháng các thuốc ức chế tăng sinh mạch. Trong 1 thử nghiệm phase II mang tên ARQ 197, người ta đã sử dụng tivantinib (một thuốc ức chế MET) trong điều trị bước 2 các bệnh nhân HCC tiến triển sau điều trị sorafenib. Kết quả thu được đầy hứa hẹn với thời gian sống thêm toàn bộ của nhóm tivantinib có sự biểu lộ quá mức của MET là 7,2 tháng so với nhóm giả dược là 3,8 tháng với p=0.01 [31]. Ngoài ra everolimus cũng đang được quan tâm rất nhiều trong điều trị bước 2 HCC đối với các trường hợp bệnh tiến triển sau khi điều trị bằng sorafenib.
TÀI LIỆU THAM KHẢO
17. Livraghi T, M.F., Di Stasi M, Rolle E, Solbiati L, Tinelli C, Rossi S. (2008) Sustained complete response and complications rates after radiofrequency ablation of very early hepatocellular carcinoma in cirrhosis: Is resection still the treatment of choice. Hepatology. 2008 Jan; 47(1), p. 82-9.
18. Hsu C, Chen B-B, Chen C-H, Ho M-C, Cheng JC-H, Kokudo N, et al. Consensus Development from the 5th Asia-Pacific Primary Liver Cancer ExpertMeeting (APPLE 2014). Liver Cancer. 2015 Mar; 4(2), p. 96–105.
19. Jelic S, Sotiropoulos GC, ESMO Guidelines Working Group. Hepatocellular carcinoma: ESMO Clinical Practice Guidelines for diagnosis,treatment and follow-up.Ann Oncol Off J Eur Soc Med Oncol ESMO. 2010 May; 21 Suppl 5: p, 59–64.
20. National comprehensive cancer network clinical practice guidelines in Oncology. (2015), Hepatobiliary guidelines.
21 Jorge a. Marrero, Laura M. Kulik, Claude B. Sirlin, Andrew X. Zhu et al. (2018). Diagnosis, Staging, and Management of Hepatocellular Carcinoma: 2018 Practice Guidance by the American Association for the Study of Liver Diseases. Hepatology, Vol. 68, No. 2
22. Cárdenes HR, Price TR, Perkins SM, Maluccio M, Kwo P, Breen TE, et al. Phase I feasibility trial of stereotactic body radiation therapy for primary hepatocellular carcinoma. Clin Transl Oncol Off Publ Fed Span Oncol Soc Natl Cancer Inst Mex. 2010 Mar;12(3), p. 218–25.
23. Andolino DL, Johnson CS, Maluccio M, Kwo P, Tector AJ, Zook J, et al. (2011) Stereotactic body radiotherapy for primary hepatocellular carcinoma. Int J Radiat Oncol Biol Phys. Nov 15;81(4), p. 447–53.
24. Louafi S, Boige V, Ducreux M, Bonyhay L, de Baere T, et al. (2007), Gemcitabine plus oxaliplatin (GEMOX) in patients with advanced hepatocellular carcinoma (HCC): results of a phase II study. Cancer, Apr 1;109(7), p. 1384–90.
25. Boige V, Raoul J-L, Pignon J-P, Bouché O, Blanc J-F, Dahan L, et al. Multicentre phase II trial of capecitabine plus oxaliplatin (XELOX) in patients with advanced hepatocellular carcinoma: FFCD 03-03 trial. Br J Cancer. 2007 Oct 8;97(7), p. 862–7.
26. Venook AP. (1994)Treatment of hepatocellular carcinoma: too many options?J Clin Oncol Off J Am Soc Clin Oncol. Jun; 12(6), p. 1323–34.
27. Okada S, Okazaki N, Nose H, Shimada Y, Yoshimori M, Aoki K. (1993), A phase 2 study of cisplatin in patients with hepatocellular carcinoma. Oncology ;50(1), p. 22–6.
28. Wilhelm SM, Carter C, Tang L, Wilkie D, McNabola A, Rong H, et al. BAY 43-9006 exhibits broad spectrum oral antitumor activity and targets the RAF/MEK/ERK pathway and receptor tyrosine kinases involved in tumor progression and angiogenesis. Cancer Res. 2004 Oct 1;64(19), p. 7099–109.
29. Llovet JM, Ricci S, Mazzaferro V, Hilgard P, Gane E, Blanc J-F, et al. Sorafenib in advanced hepatocellular carcinoma. N Engl J Med. 2008 Jul 24;359(4), p. 378–90.
30. Cheng A-L, Kang Y-K, Chen Z, Tsao C-J, Qin S, Kim JS, et al. (2009), Efficacy and safety of sorafenib in patients in the Asia-Pacific region with advanced hepatocellular carcinoma: a phase III randomised, double-blind, placebo controlled trial. Lancet Oncol. 2009 Jan;10(1), p. 25–34.
31. Santoro A, Rimassa L, Borbath I, Daniele B, Van Laethem JL, et al. Tivantinib for second-line treatment of advanced hepatocellular carcinoma: arandomised, placebo-controlled phase 2 study. Lancet Oncol. 2013 Jan;14(1):55–63.
 UNG THƯ HỌC
UNG THƯ HỌC



